Psoriasis(geschubd korstmos) is een chronische, veel voorkomende huidziekte, bekend sinds de oudheid. De prevalentie ervan in verschillende landen varieert van 0, 1 tot 3%. Deze cijfers weerspiegelen echter alleen het aandeel psoriasis bij patiënten met andere dermatosen of de frequentie waarmee dit voorkomt bij patiënten met inwendige ziekten. Omdat de ziekte vaak gelokaliseerd en inactief is, zoeken patiënten meestal geen hulp bij medische instellingen en worden ze daarom nergens geregistreerd.
De belangrijkste pathogenetische link die huiduitslag veroorzaakt, is verhoogde mitotische activiteit en versnelde proliferatie van epidermale cellen, wat ertoe leidt dat de cellen van de lagere lagen de bovenliggende cellen "naar buiten duwen", waardoor wordt voorkomen dat ze verhoornd raken. Dit proces wordt parakeratose genoemd en gaat gepaard met overvloedige peeling. Van groot belang bij de ontwikkeling van psoriatische laesies in de huid zijn lokale immunopathologische processen die geassocieerd zijn met de interactie van verschillende cytokines - tumornecrosefactor, interferonen, interleukinen en lymfocyten van verschillende subpopulaties.
Het triggerpunt voor het begin van de ziekte is vaak ernstige stress - deze factor is aanwezig in de anamnese van de meeste patiënten. Andere triggerfactoren zijn onder meer huidtrauma, medicatiegebruik, alcoholmisbruik en infecties.
Talrijke aandoeningen in de epidermis, de dermis en alle lichaamssystemen zijn nauw met elkaar verbonden en kunnen het mechanisme van de ziekteontwikkeling niet afzonderlijk verklaren.
Er bestaat geen algemeen aanvaarde classificatie van psoriasis. Traditioneel worden, naast gewone (vulgaire) psoriasis, erythrodermische, artropathische, pustulaire, exsudatieve, guttate, palmoplantaire vormen onderscheiden.
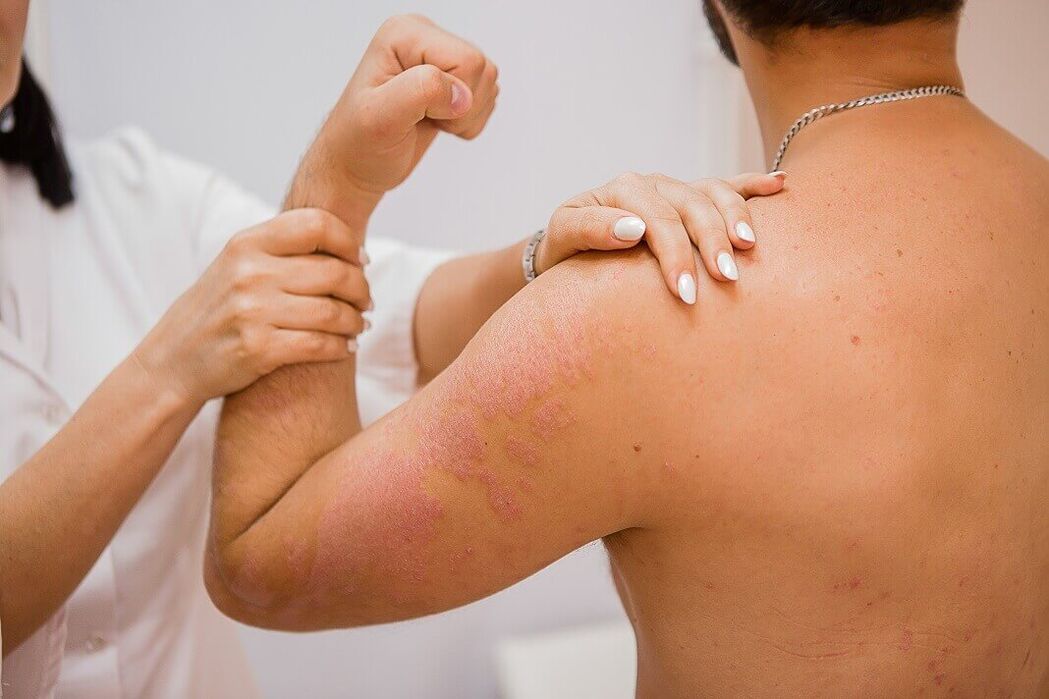
Normale psoriasis manifesteert zich klinisch door de vorming van platte papels, duidelijk afgebakend van een gezonde huid. De papels zijn rozerood van kleur en bedekt met losse zilverwitte schubben. Vanuit diagnostisch oogpunt doet zich een interessante groep symptomen voor wanneer papels worden geschraapt en deze wordt de psoriatische triade genoemd. Ten eerste treedt het fenomeen ‘stearinevlek’ op, gekenmerkt door een verhoogde afbladdering bij het schrapen, waardoor het oppervlak van de papels lijkt op een druppel stearine. Na het verwijderen van de schubben wordt het fenomeen "terminale film" waargenomen, dat zich manifesteert in de vorm van een nat glanzend oppervlak van de elementen. Hierna wordt bij verder schrapen het fenomeen "bloeddauw" waargenomen - in de vorm van uiterst precieze, niet-samensmeltende bloeddruppels.
De uitslag kan op elk deel van de huid voorkomen, maar is vooral gelokaliseerd op de huid van de knie- en ellebooggewrichten en de hoofdhuid, waar de ziekte heel vaak begint. Psoriatische papels worden gekenmerkt door de neiging om perifeer te groeien en over te gaan in plaques van verschillende groottes en vormen. Plaques kunnen geïsoleerd zijn, klein of groot, en grote delen van de huid bezetten.
Bij exsudatieve psoriasis verandert de aard van de peeling: de schubben worden geelachtig grijsachtig, plakken aan elkaar en vormen korsten die strak op de huid passen. De huiduitslag zelf is helderder en gezwollener dan bij gewone psoriasis.
Psoriasis van de handpalmen en voetzolen kan worden waargenomen als een geïsoleerde laesie of in combinatie met laesies op andere locaties. Het manifesteert zich in de vorm van typische papulo-plaque-elementen, evenals hyperkeratotische, eeltachtige laesies met pijnlijke scheuren of pustuleuze huiduitslag.
Psoriasis tast bijna altijd de nagelplaten aan. Het meest pathognomonische is het verschijnen van nauwkeurige afdrukken op de nagelplaten, waardoor de nagelplaat op een vingerhoed lijkt. Losraken van de nagels, broze randen, verkleuring, dwars- en lengtegroeven, vervormingen, verdikking en subunguale hyperkeratose kunnen ook worden waargenomen.
Psoriatische erytrodermie is een van de ernstigste vormen van psoriasis. Het kan zich ontwikkelen als gevolg van de geleidelijke progressie van het psoriatische proces en de fusie van plaques, maar vaker komt het voor onder invloed van een irrationele behandeling. Bij erythrodermie krijgt de hele huid een felrode kleur, wordt gezwollen, geïnfiltreerd en is er sprake van overvloedige peeling. Patiënten hebben last van hevige jeuk en hun algemene toestand verslechtert.
Radiologisch worden bij de meeste patiënten verschillende veranderingen in het osteo-articulaire apparaat waargenomen zonder klinische tekenen van gewrichtsschade. Dergelijke veranderingen omvatten periarticulaire osteoporose, vernauwing van gewrichtsruimten, osteofyten en cysteuze opheldering van botweefsel. Het scala aan klinische manifestaties kan variëren van lichte artralgie tot de ontwikkeling van invaliderende artrose van de ankylopoetica. Klinisch worden zwelling van de gewrichten, roodheid van de huid in het gebied van de aangetaste gewrichten, pijn, beperkte mobiliteit, gewrichtsmisvormingen, ankylose en verminking gedetecteerd.
Pustulaire psoriasis manifesteert zich in de vorm van gegeneraliseerde of beperkte huiduitslag, voornamelijk gelokaliseerd op de huid van de handpalmen en voetzolen. Hoewel het belangrijkste symptoom van deze vorm van psoriasis het verschijnen van puisten op de huid is, die in de dermatologie worden beschouwd als een uiting van een pustuleuze infectie, is de inhoud van deze blaren meestal steriel.
Guttate psoriasis komt het vaakst voor bij kinderen en gaat gepaard met een plotselinge uitslag van kleine papulaire elementen verspreid over de huid.
Psoriasis komt ongeveer even vaak voor bij mannen als bij vrouwen. Bij de meeste patiënten begint de ziekte zich vóór de leeftijd van 30 jaar te ontwikkelen. Bij veel patiënten is er een verband tussen exacerbaties en de tijd van het jaar: vaker verergert de ziekte in het koude seizoen (wintervorm), veel minder vaak in de zomer (zomervorm). In de toekomst kan deze afhankelijkheid veranderen.
Tijdens psoriasis zijn er 3 stadia: progressief, stationair en regressief. Het progressieve stadium wordt gekenmerkt door groei langs de periferie en het verschijnen van nieuwe laesies, vooral op de plaatsen van eerdere laesies (isomorfe Koebner-reactie). In de regressiefase is er sprake van een afname of verdwijning van de infiltratie rond de omtrek of in het midden van de plaques.
Vulgaire psoriasis onderscheidt zich van parapsoriasis, secundaire syfilis, lichen planus, discoïde lupus erythematosus en seborroïsch eczeem. Er doen zich problemen voor bij de differentiële diagnose van palmoplantaire en artropathische psoriasis.
Bij vulgaire psoriasis is de prognose voor het leven gunstig. Bij erytrodermie zijn arthropathische en gegeneraliseerde pustulaire psoriasis, invaliditeit en zelfs de dood mogelijk als gevolg van uitputting en de ontwikkeling van ernstige infecties.
De prognose blijft onzeker wat betreft de duur van de ziekte, de duur van de remissie en de exacerbaties. Huiduitslag kan lange tijd bestaan, vele jaren, maar vaker worden exacerbaties afgewisseld met perioden van verbetering en klinisch herstel. Bij een aanzienlijk deel van de patiënten, vooral bij degenen die geen intensieve systemische behandeling ondergaan, zijn langdurige, spontane perioden van klinisch herstel mogelijk.
Irrationele behandeling, zelfmedicatie en het inschakelen van ‘genezers’ verergeren het verloop van de ziekte en leiden tot verergering en verspreiding van huiduitslag. Dat is de reden waarom het belangrijkste doel van dit artikel is om een korte beschrijving te geven van moderne methoden om deze ziekte te behandelen.
Tegenwoordig zijn er een groot aantal methoden voor de behandeling van psoriasis; bij de behandeling van deze ziekte worden duizenden verschillende medicijnen gebruikt. Maar dit betekent alleen dat geen van de methoden een gegarandeerd effect geeft en de ziekte niet volledig geneest. Bovendien wordt de kwestie van genezing niet aan de orde gesteld: moderne therapie kan alleen huidmanifestaties minimaliseren, zonder veel momenteel onbekende pathogenetische factoren te beïnvloeden.
Behandeling van psoriasis wordt uitgevoerd rekening houdend met de vorm, het stadium, de mate van prevalentie van de uitslag en de algemene toestand van het lichaam. In de regel is de behandeling complex, waarbij een combinatie van externe en systemische geneesmiddelen betrokken is.
De motivatie van de patiënt, familieomstandigheden, sociale status, levensstijl en alcoholmisbruik zijn van groot belang bij de behandeling.
Behandelingsmethoden kunnen worden onderverdeeld in de volgende gebieden: externe therapie, systemische therapie, fysiotherapie, klimatotherapie, alternatieve en folkmethoden.
Externe therapie
Therapie met externe medicijnen is van het grootste belang voor psoriasis. In milde gevallen begint de behandeling met lokale maatregelen en blijft deze daartoe beperkt. In de regel is de kans kleiner dat geneesmiddelen voor plaatselijk gebruik bijwerkingen hebben, maar ze zijn inferieur qua effectiviteit ten opzichte van systemische therapie.
In het gevorderde stadium wordt de uitwendige behandeling met grote zorg uitgevoerd om geen verslechtering van de huidconditie te veroorzaken. Hoe intenser de ontsteking, hoe lager de concentratie zalf zou moeten zijn. Meestal is de behandeling van psoriasis in dit stadium beperkt tot een speciale crème, 0, 5-2% salicylzalf en kruidenbaden.
In de stationaire en regressieve fase zijn actievere geneesmiddelen geïndiceerd: 5-10% naftalaanzalf, 2-5% salicylzalf, 2-5% zwavelteerzalf, evenals vele andere therapiemethoden.
In moderne omstandigheden moet de arts zich bij het kiezen van een therapiemethode of een specifiek medicijn laten leiden door officiële protocollen en formules die zijn ontwikkeld door de regerende gezondheidsautoriteiten. De Federal Guide to the Use of Medicines (Issue IV) suggereert steroïde medicijnen, salicylzalf en teerpreparaten voor de lokale behandeling van patiënten met psoriasis.
We zullen ons vooral concentreren op de medicijnen die in de handleidingen worden vermeld.
Hydraterende middelen.Verzacht het schilferige oppervlak van psoriatische elementen, vermindert de strakheid van de huid en verbetert de elasticiteit. Gebruik crèmes op basis van lanoline met vitamines. Volgens de literatuur worden zelfs na een dergelijke milde blootstelling klinische effecten (vermindering van jeuk, erytheem en vervellen) bij een derde van de patiënten bereikt.
Salicylzuurpreparaten. Meestal worden zalven met een concentratie van 0, 5 tot 5% salicylzuur gebruikt. Het heeft antiseptische, ontstekingsremmende, keratoplastische en keratolytische effecten en kan worden gebruikt in combinatie met teer en corticosteroïden. Salicylzalf verzacht de schilferige lagen van psoriatische elementen en versterkt ook het effect van lokale steroïden door hun absorptie te verbeteren, daarom wordt het vaak in combinatie daarmee gebruikt.
Preparaten van teer. Ze worden al lange tijd gebruikt in de vorm van 5-15% zalven en pasta's, vaak in combinatie met andere lokale medicijnen. In ons land worden zalven met houtteer (meestal berk) gebruikt, in sommige landen - met koolteer. Dit laatste is actiever, maar heeft volgens onze wetenschappers kankerverwekkende eigenschappen, hoewel talrijke publicaties en buitenlandse ervaringen dit niet bevestigen. Teer is qua activiteit superieur aan salicylzuur en heeft ontstekingsremmende, keratoplastische en anti-exfoliatieve eigenschappen. Het gebruik ervan bij psoriasis is ook te danken aan het effect ervan op de celproliferatie. Bij het voorschrijven van teerpreparaten moet rekening worden gehouden met het fotosensibiliserende effect en het risico op verslechtering van de nierfunctie bij mensen met nefrologische ziekten.
Shampoos met teer worden gebruikt om je haar te wassen.
Naftalaanse olie. Een mengsel van koolwaterstoffen en harsen, bevat zwavel, fenol, magnesium en vele andere stoffen. Naftalan-oliepreparaten hebben ontstekingsremmende, absorbeerbare, jeukwerende, antiseptische, exfoliërende en herstellende eigenschappen. Voor de behandeling van psoriasis worden 10-30% naftalaanzalven en -pasta's gebruikt. Naftalanolie wordt vaak gebruikt in combinatie met zwavel, ichthyol, boorzuur en zinkpasta.
Lokale retinoïdetherapie. De eerste effectieve plaatselijke retinoïde die is goedgekeurd voor gebruik bij de behandeling van psoriasis. Dit medicijn is nog niet geregistreerd in ons land. Het is een gelei op waterbasis en verkrijgbaar in concentraties van 0, 05 en 0, 1%. Qua effectiviteit is het vergelijkbaar met krachtige corticosteroïden. Bijwerkingen zijn onder meer jeuk en huidirritatie. Een van de voordelen van dit medicijn is de langere remissie in vergelijking met GCS.
Momenteel worden synthetische hydroxyantronen gebruikt.
Het is een analoog van natuurlijk chrysarobine en heeft een cytotoxisch en cytostatisch effect, wat leidt tot een afname van de activiteit van oxidatieve en glycolytische processen in de epidermis. Als gevolg hiervan neemt het aantal mitosen in de epidermis, evenals hyperkeratose en parakeratose, af. Helaas heeft het medicijn een uitgesproken lokaal irriterend effect en als het in contact komt met een gezonde huid, kunnen brandwonden optreden.
Mosterdgasderivaten
Ze bevatten blaarmiddelen - mosterdgas en trichloorethylamine. Behandeling met deze medicijnen wordt met grote voorzichtigheid uitgevoerd, waarbij eerst eenmaal per dag zalven met een kleine concentratie op kleine laesies worden gebruikt. Vervolgens worden, indien goed verdragen, de concentratie, het gebied en de gebruiksfrequentie vergroot. De behandeling wordt uitgevoerd onder strikt medisch toezicht, met wekelijkse bloed- en urinetests. Nu worden deze medicijnen praktisch niet gebruikt, maar ze zijn zeer effectief in het stationaire stadium van de ziekte.
Zinkpyrithion. Werkzame stof geproduceerd in de vorm van spuitbussen, crèmes en shampoos. Het heeft antimicrobiële, antischimmel- en antiproliferatieve effecten - het onderdrukt de pathologische groei van epidermale cellen in een staat van hyperproliferatie. Deze laatste eigenschap bepaalt de effectiviteit van het medicijn voor psoriasis. Het medicijn verlicht ontstekingen, vermindert de infiltratie en peeling van psoriatische elementen. De behandeling wordt gemiddeld een maand uitgevoerd. Voor de behandeling van patiënten met laesies van de hoofdhuid worden aerosol en shampoo gebruikt, voor huidlaesies - aerosol en crème. Het medicijn wordt 2 keer per dag aangebracht, shampoo wordt 3 keer per week gebruikt. In ons land worden sinds 1995 de klinische effectiviteit en verdraagbaarheid van alle doseringsvormen van zinkpyrithioneaat bestudeerd. Volgens de conclusie van toonaangevende dermatologische centra bereikt de effectiviteit van het medicijn bij de behandeling van patiënten met psoriasis 85-90%. Op basis van gegevens die in tijdschriften zijn gepubliceerd door vooraanstaande specialisten uit deze en andere centra, kan klinische genezing worden bereikt na een behandeling van 3 tot 4 weken. Het effect ontwikkelt zich geleidelijk, maar het is erg belangrijk dat de resultaten van de behandeling duidelijk zijn aan het einde van de eerste week vanaf het moment dat u met het gebruik van het medicijn begint - de jeuk wordt sterk verminderd, het vervellen wordt geëlimineerd en het erytheem wordt bleek. Een dergelijk snel bereiken van klinisch effect leidt dienovereenkomstig tot een snelle verbetering van de levenskwaliteit van patiënten. Het medicijn wordt goed verdragen. Goedgekeurd voor gebruik vanaf 3 jaar.
Zalven met vitamine D3. Sinds 1987 wordt voor lokale behandeling een synthetisch vitamine D-preparaat gebruikt3. Talrijke experimentele onderzoeken hebben aangetoond dat calcipotriol de proliferatie van keratinocyten remt, hun morfologische differentiatie versnelt, de factoren van het huidimmuunsysteem beïnvloedt die de celproliferatie reguleren, en ontstekingsremmende eigenschappen heeft. Er zijn 3 medicijnen in deze groep van verschillende fabrikanten op onze markt. De medicijnen worden 1-2 keer per dag op de aangetaste delen van de huid aangebracht. De effectiviteit van zalven met D3komt ongeveer overeen met het effect van corticosteroïdzalven van klasse I, II, en volgens J. Koo - zelfs klasse III. Bij gebruik van deze zalven treedt bij de meerderheid van de patiënten (tot 95%) een uitgesproken klinisch effect op. Om een goed effect te bereiken kan het echter behoorlijk lang duren (van 1 maand tot 1 jaar) en het getroffen gebied mag niet groter zijn dan 40%. Er zijn positieve ervaringen met het middel gemeld bij kinderen. Het medicijn werd 2 keer per dag aangebracht, tegen het einde van de vierde week van de behandeling werd een uitgesproken effect waargenomen. Er werden geen bijwerkingen vastgesteld.
Corticosteroïde medicijnen. Ze worden in de medische praktijk als externe middelen gebruikt sinds 1952, toen de effectiviteit van extern gebruik van steroïden voor het eerst werd aangetoond. Tot op heden zijn ongeveer 50 glucocorticosteroïden voor uitwendig gebruik op de farmaceutische markt geregistreerd. Dit maakt het ongetwijfeld moeilijk om een arts te kiezen, die informatie over alle medicijnen moet hebben. Volgens hetzelfde onderzoek omvatten de meest voorgeschreven corticosteroïden voor psoriasis combinatiegeneesmiddelen.
Het therapeutische effect van externe corticosteroïden is te danken aan een aantal potentieel gunstige effecten:
- ontstekingsremmend effect (vasoconstrictie, oplossing van ontstekingsinfiltraat);
- epidermostatisch (antihyperplastisch effect op epidermale cellen);
- anti allergisch;
- lokaal analgetisch effect (eliminatie van jeuk, branderig gevoel, pijn, gevoel van benauwdheid).
Veranderingen in de structuur van GCS beïnvloedden hun eigenschappen en activiteit. Dit is hoe een vrij grote groep medicijnen verscheen, verschillend in hun chemische structuur en activiteit. Hydrocortisonacetaat wordt tegenwoordig vrijwel niet gebruikt voor psoriasis; het wordt in klinische onderzoeken gebruikt ter vergelijking met nieuw geproduceerde geneesmiddelen. Er wordt bijvoorbeeld aangenomen dat als de activiteit van hydrocortison als één wordt genomen, de activiteit van triamcinolonacetonide 21 eenheden zal zijn, en betamethason - 24 eenheden. Van de tweede klasse geneesmiddelen voor psoriasis wordt flumethasonpivalaat in combinatie met salicylzuur het vaakst gebruikt, en de modernste zijn niet-gefluoreerde corticosteroïden. Vanwege het minimale risico op bijwerkingen zijn zalven en crèmes met aclomethason goedgekeurd voor gebruik op gevoelige gebieden (gezicht, huidplooien), behandeling van kinderen en ouderen, wanneer ze op grote delen van de huid worden aangebracht.
Onder de geneesmiddelen van de derde klasse kan een groep gefluoreerde corticosteroïden worden onderscheiden. Een farmaco-economische analyse van het gebruik van deze geneesmiddelen (hoewel niet voor psoriasis), die volgens de gegevens bestaat uit het bestuderen van de verhouding prijs/veiligheid/werkzaamheid, bracht gunstige indicatoren aan het licht voor betamethasonvaleraat: snelle ontwikkeling van het therapeutische effect, lagere kosten van behandeling.
Bij de behandeling van psoriasis moet u beginnen met lichtere medicijnen, en in geval van herhaalde exacerbaties en ineffectiviteit van de gebruikte medicijnen, sterkere medicijnen geven. De volgende tactieken zijn echter populair onder Amerikaanse dermatologen: eerst wordt een sterke GCS gebruikt om een snel effect te bereiken, en vervolgens wordt de patiënt overgezet op een matig of zwak medicijn voor onderhoudstherapie. Hoe dan ook, sterke medicijnen worden gebruikt in korte kuren en alleen op beperkte gebieden, omdat de kans groter is dat er bijwerkingen optreden als ze worden voorgeschreven.
Naast deze classificatie worden geneesmiddelen onderverdeeld in gefluoreerde, gedifluoreerde en niet-gefluoreerde geneesmiddelen van verschillende generaties. Niet-gefluoreerde corticosteroïden van de eerste generatie (hydrocortisonacetaat) zijn in vergelijking met gefluoreerde corticosteroïden meestal minder effectief, maar veiliger in termen van bijwerkingen. Nu is het probleem van de lage effectiviteit van niet-gefluoreerde corticosteroïden al opgelost - er zijn niet-gefluoreerde geneesmiddelen van de vierde generatie gemaakt, vergelijkbaar in sterkte met gefluoreerde geneesmiddelen, en qua veiligheid - met hydrocortisonacetaat. Het probleem van het versterken van het effect van het medicijn wordt niet opgelost door halogenering, maar door verestering. Hierdoor wordt niet alleen het effect versterkt, maar kunt u ook één keer per dag veresterde medicijnen gebruiken. Het zijn de niet-gefluoreerde corticosteroïden van de vierde generatie die momenteel de voorkeur hebben voor lokaal gebruik bij psoriasis.
Standaard bijwerkingen bij het gebruik van lokale steroïden zijn de ontwikkeling van huidatrofie, hypertrichose, telangiectasia, pustuleuze infecties, systemische werking met effect op het hypothalamus-hypofyse-bijniersysteem. Met de hierboven genoemde moderne niet-gefluorideerde medicijnen worden deze bijwerkingen tot een minimum beperkt.
Farmaceutische bedrijven proberen het scala aan doseringsvormen te diversifiëren en GCS te produceren in de vorm van zalven, crèmes en lotions. Vette zalf, die een film op het oppervlak van de laesie creëert, veroorzaakt een effectievere resorptie van infiltratie dan andere doseringsvormen. De crème verlicht acute ontstekingen beter, hydrateert en koelt de huid. De vetvrije basis van de lotion zorgt voor een gemakkelijke verdeling over het oppervlak van de hoofdhuid zonder het haar te plakken.
Volgens literatuurgegevens kan bij gebruik van bijvoorbeeld mometason gedurende 3 weken bij bijna 80% van de patiënten een positief therapeutisch effect (vermindering van het aantal huiduitslag met 60-80%) worden bereikt. Volgens V. Yu Udzhukhu kan de gunstigste verhouding tussen werkzaamheid en veiligheid worden bereikt bij gebruik van hydrocortisonbutyraat. Het uitgesproken klinische effect bij het gebruik van dit medicijn wordt gecombineerd met een goede verdraagbaarheid - de auteurs hebben bij geen van de patiënten die de behandeling ondergingen enige nadelige reacties waargenomen, zelfs niet bij toepassing op het gezicht. Bij langdurig gebruik van andere corticosteroïden was het noodzakelijk de behandeling stop te zetten vanwege de ontwikkeling van bijwerkingen. Volgens B. Bianchi en N. G. Kochergin toonde een vergelijking van de resultaten van het klinische gebruik van mometasonfuoraat en methylprednisolonaceponaat dezelfde effectiviteit aan als deze geneesmiddelen bij uitwendig gebruik. Een aantal auteurs (E. R. Arabian, E. V. Sokolovsky) stellen gefaseerde corticosteroïdtherapie voor psoriasis voor. Het wordt aanbevolen om externe therapie te starten met combinatiegeneesmiddelen die corticosteroïden bevatten (bijvoorbeeld betamethason en salicylzuur). De gemiddelde duur van een dergelijke behandeling is ongeveer 3 weken. Vervolgens vindt er een overgang plaats naar zuiver GCS, bij voorkeur van de derde klasse (bijvoorbeeld hydrocortisonbutyraat of mometasonfuroaat).
Patiënten worden aangetrokken door het gebruiksgemak van steroïde medicijnen, het vermogen om snel de klinische symptomen van de ziekte te verlichten, de toegankelijkheid en het gebrek aan geur. Bovendien laten deze medicijnen geen vettige vlekken achter op kleding. Het gebruik ervan moet echter van korte duur zijn om verergering van het verloop van de ziekte te voorkomen. Bij langdurig gebruik van steroïde zalven ontstaat verslaving. Abrupt staken van corticosteroïden kan een verergering van het huidproces veroorzaken. De literatuur geeft verschillende duur van remissie aan na plaatselijke behandeling met corticosteroïden. De meeste onderzoeken duiden op remissie op korte termijn - van 1 tot 6 maanden.
Voor psoriasis zijn combinaties van steroïde hormonen met salicylzuur het meest effectief. Salicylzuur complementeert vanwege zijn keratolytische en antimicrobiële effecten de dermatotrope activiteit van steroïden.
Het is handig om combinatielotions met corticosteroïden en salicylzuur op de hoofdhuid aan te brengen. Volgens de auteurs bereikt de effectiviteit van gecombineerde medicijnen 80 - 100%, terwijl de huidreiniging zeer snel plaatsvindt - binnen 3 weken.
Samenvattend moet worden gezegd dat de arts in de praktijk altijd moet beslissen of hij alleen externe behandelmethoden wil gebruiken of deze moet voorschrijven in combinatie met een systemische therapie om de effectiviteit van de behandeling te vergroten en de remissie te verlengen.






















